Ver a nuestros hijos disfrutar del deporte es una de las mayores alegrías para cualquier familia. Sin embargo, no es raro que, en plena etapa de crecimiento, empiecen a quejarse de dolor en los talones o en las rodillas, sobre todo después de entrenamientos o competiciones. Muchos padres piensan que se trata de los clásicos “dolores normales del crecimiento” y que desaparecerán con el tiempo.
La realidad es que, aunque son problemas relacionados con el crecimiento, no deberían normalizarse ni implicar renunciar a la práctica deportiva. En el Centro Médico Deportivo Pérez Frías atendemos a diario a niños y adolescentes con estas molestias, y sabemos que con un tratamiento conservador, no invasivo y bien orientado, pueden seguir practicando deporte y crecer sin dolor.
Enfermedades de crecimiento en niños deportistas: más comunes de lo que parece
Durante la infancia y la adolescencia, el cuerpo crece de forma muy rápida: los huesos se alargan, los músculos se adaptan y las articulaciones se ajustan en cuestión de meses. Este proceso natural puede generar desequilibrios temporales entre huesos, tendones y músculos.
Cuando ese desequilibrio se combina con la práctica deportiva intensa —algo habitual en niños que entrenan varias veces por semana—, aparecen las llamadas enfermedades de crecimiento u osteocondrosis.
Las más frecuentes son:
- Síndrome de Sever (dolor en el talón).
- Enfermedad de Osgood-Schlatter (dolor en la rodilla).
Aunque sus nombres suenen complejos, ambas tienen un origen similar y, lo más importante, tienen solución.
Síndrome de Sever: dolor en el talón durante el crecimiento
El síndrome de Sever (apofisitis calcánea) es una inflamación en la zona donde el tendón de Aquiles se inserta en el hueso del talón. Es típico en niños de entre 8 y 13 años, sobre todo en deportes de carrera o salto como fútbol, baloncesto o atletismo.
Síntomas principales:
- Dolor en la parte posterior del talón al correr o saltar.
- Molestias al apoyar el pie por la mañana o tras reposo.
- En muchos casos, afecta a ambos talones.
No es una lesión grave, pero sí muy molesta y puede limitar la actividad si no se trata adecuadamente.
Enfermedad de Osgood-Schlatter: dolor en la rodilla al crecer
La enfermedad de Osgood-Schlatter aparece cuando el tendón rotuliano tira con fuerza sobre la zona de crecimiento de la tibia. Es más habitual en niños de entre 10 y 15 años, especialmente en deportes con saltos, sprints o cambios de dirección.
Síntomas característicos:
- Dolor en la parte baja de la rodilla, justo debajo de la rótula.
- Molestias al correr, saltar, subir escaleras o arrodillarse.
- En ocasiones, una pequeña prominencia ósea o inflamación visible.
Durante años se recomendaba simplemente “descansar”, pero hoy sabemos que existen tratamientos eficaces que permiten seguir practicando deporte sin dolor.

¿Por qué aparecen estas lesiones de crecimiento?
Las causas más habituales son:
- Crecimiento rápido: los huesos se alargan más deprisa que músculos y tendones.
- Sobrecarga repetitiva: entrenamientos intensos generan tracción continua.
- Falta de flexibilidad o desequilibrios musculares.
- Calzado inadecuado o superficies duras de entrenamiento.
No se trata de una enfermedad en sentido estricto, sino de una alteración del crecimiento normal que puede acompañarse y tratarse para evitar dolor y limitaciones.
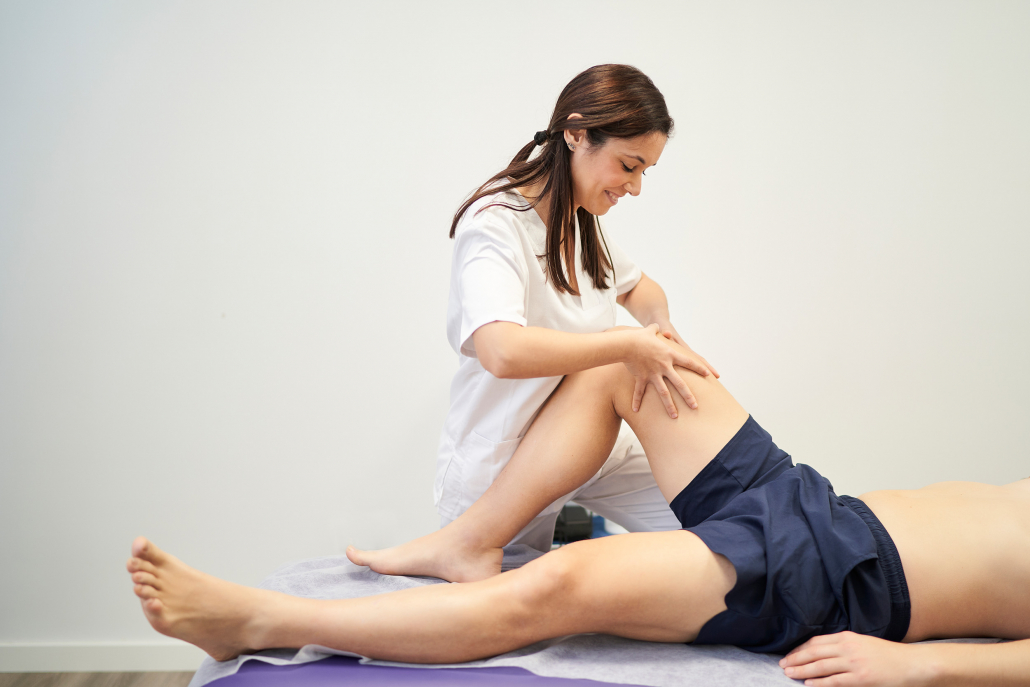
Tratamiento conservador: crecer sin dolor y sin dejar el deporte
En el Centro Médico Deportivo Pérez Frías abordamos estas patologías con un enfoque conservador y funcional. Nuestro objetivo es aliviar el dolor, favorecer un crecimiento equilibrado y mantener la práctica deportiva.
1. Valoración personalizada y educación
- Análisis de postura, pisada, flexibilidad y fuerza muscular.
- Explicación clara al niño y a la familia para entender el proceso y reducir miedos.
2. Terapia manual y flexibilización
- Relajación de la musculatura sobrecargada.
- Mejora de la movilidad articular y circulación.
- Ejercicios de estiramiento adaptados para casa y entrenamientos.
3. Radiofrecuencia: tecnología no invasiva
- Disminuye el dolor desde las primeras sesiones.
- Mejora la vascularización y acelera la regeneración.
- Técnica segura, indolora y adaptada a niños y adolescentes.
4. Acompañamiento y readaptación deportiva
- Ajuste de cargas de entrenamiento.
- Educación para escuchar al cuerpo y prevenir recaídas.
Crecer sin dolor y sin dejar el deporte
Durante años se asumió que estas dolencias eran inevitables. Hoy sabemos que, con un tratamiento adecuado, la mayoría de los niños con síndrome de Sever o Osgood-Schlatter evolucionan de forma excelente y pueden crecer sin secuelas ni limitaciones.
En el Centro Médico Deportivo Pérez Frías contamos con fisioterapeutas especializados en crecimiento y deporte infantil. Con un enfoque no invasivo —radiofrecuencia, terapia manual, flexibilización y educación— ayudamos a que los niños crezcan sin dolor y sigan disfrutando del deporte.
📞 ¿Tu hijo se queja de dolor al hacer deporte? No esperes a que “se le pase”. Pide tu cita y deja que te ayudemos a cuidar de su crecimiento, sin renunciar a lo que más le gusta: moverse, jugar y disfrutar del deporte.